Mises à jour de la recherche 2022-2023
La recherche visant à améliorer la qualité de vie de notre communauté demeure un engagement pour nous en tant qu'organisation. Nous effectuons ce travail à travers Le Fonds Pauline H. Siegel Eclipse pour la recherche et le programme de bourses de recherche James T. Lubin pour cliniciens-scientifiques.
Nous sommes ravis de partager avec vous certaines avancées de la recherche.
Comprendre la causalité
Génétique et biomarqueurs
En 2022, la Dre Monique Anderson a reçu une subvention de recherche pour poursuivre ses recherches avec le Dr Michael Levy axées sur la génétique et le diagnostic de la myélite transverse. Dans ses travaux antérieurs, le Dr Levy a découvert une mutation (ou un changement) dans le gène VPS37A chez huit patients atteints de myélite transverse. VPS37A fabrique une protéine importante pour le recyclage et l'élimination des protéines des cellules. Certaines de ces protéines sont placées dans l’espace extérieur aux cellules dans des sacs, dont certains sont appelés exosomes. Le Dr Levy et le Dr Anderson ne savent pas encore exactement comment les changements dans ce processus sont impliqués dans la myélite transverse. Les modifications de ce gène peuvent entraîner l’extraction de protéines hors de la cellule alors qu’elles ne sont pas censées l’être. Le système immunitaire pourrait alors réagir à cette perturbation de manière à provoquer une inflammation de la moelle épinière. Il est intéressant de noter que cette mutation ne semble augmenter que le risque de myélite transverse monophasique, ce qui signifie que ces patients ne subissent qu’une seule crise.
L'étude du Dr Anderson vise à déterminer si de nouveaux marqueurs au sein des exosomes sont découverts dans le sang de patients atteints de myélite transverse. Ces marqueurs pourraient potentiellement être utilisés dans le diagnostic de la myélite transverse. Les chercheurs espèrent également mieux comprendre les voies de signalisation entre les cellules qui déclenchent une réponse immunitaire contre la moelle épinière. L'étude inclut à la fois des patients atteints de myélite transverse idiopathique (ce qui signifie qu'aucune cause n'a encore été trouvée) et des patients atteints de sclérose en plaques (SEP), de maladie des anticorps anti-oligodendrocytes glycoprotéiques de la myéline (MOGAD) et de trouble du spectre de la neuromyélite optique (NMOSD). Le Dr Anderson espère déterminer s’il existe des mécanismes communs à ces maladies et s’il existe des protéines similaires dans les exosomes auxquelles le système immunitaire répond.
Dans une Podcast « Demandez à l’expert » Dans cet épisode avec l'ARNS, le Dr Anderson explique que « si des mutations similaires se produisent dans les différentes populations de patients, cela pourrait nous donner une idée de quelque chose qui se produit… dans ces maladies similaires. Donc, cela nous donne une idée : existe-t-il des tests génétiques supplémentaires que nous devrions effectuer pour les patients ? Et deuxièmement, s’agit-il d’une cible thérapeutique potentielle pour ces patients ? » La Dre Anderson souligne également que la voie de signalisation étudiée est pertinente pour d’autres maladies neurologiques et qu’elle espère que l’étude guidera les futurs traitements contre la myélite transverse. Selon elle, « … cette même… voie a été impliquée dans plusieurs autres troubles neurologiques, notamment dans le domaine de la réparation et du rétablissement. On ne sait donc pas si cela sera également le cas avec la myélite transverse, mais c'est une question à laquelle nous espérons répondre également.
En 2023, les Drs. Anderson et Michael Levy ont reçu une récompense NIH R01 de 1.25 million de dollars pour approfondir cette mutation génétique et potentiellement identifier de nouvelles cibles thérapeutiques. Mieux comprendre comment surviennent des maladies telles que la myélite transverse améliorera notre capacité à les diagnostiquer, à les traiter et peut-être à les prévenir.
*Extrait d'un blog écrit par Hannah Kelly, bénévole de la Siegel Rare Neuroimmune Association.
Causes de la myélopathie
En 2022, l'ancienne boursière SRNA James T. Lubin, le Dr Olwen Murphy, a publié un article dans le Journal of Neurological Sciences, « Identification des causes spécifiques de la myélopathie dans une large cohorte de patients initialement diagnostiqués avec une myélite transverse » avec son mentor, le Dr Carlos Pardo. . Cette recherche identifie le diagnostic étiologique chez les personnes présentant une myélopathie au Centre de myélite et de myélopathie Johns Hopkins entre 2006 et 2021 pour l'évaluation de la « myélite transverse ». Le diagnostic final a été déterminé après une évaluation complète de chaque patient et a été revu et validé. Sur les 1193 772 patients inclus, 65 (421 %) présentaient une myélopathie inflammatoire et 35 (221 %) présentaient une myélopathie non inflammatoire. La sclérose en plaques/syndrome cliniquement isolé (n = 29, 149 %) et la myélite idiopathique (n = 19, 197 %) étaient les diagnostics inflammatoires les plus fréquents. L'infarctus de la moelle épinière (n = 47, 108 %) et les causes structurelles de myélopathie (n = 26, 74 %) étaient les diagnostics non inflammatoires les plus fréquents. Comparés aux individus atteints de myélopathies inflammatoires, ceux atteints de myélopathies non inflammatoires étaient plus susceptibles d'être plus âgés, de sexe masculin et de présenter une évolution chronique des symptômes. L’apparition hyperaiguë (moins de six heures entre l’apparition des symptômes et leurs pires symptômes neurologiques) était la plus fréquente chez les personnes souffrant d’un infarctus de la moelle épinière (81 %). En revanche, l'évolution des symptômes chroniques était plus fréquente chez les individus présentant des causes structurelles de myélopathie (81 %), de fistule artérioveineuse ou de malformation artérioveineuse (71 %), de myélopathie associée à des troubles rhumatologiques (61 %) et de myélopathie associée à la sarcoïdose (XNUMX %). . Ils ont constaté que la plupart des personnes initialement diagnostiquées avec une « myélite transverse » se sont finalement révélées avoir une cause inflammatoire plus spécifique, voire non inflammatoire. Cela pourrait potentiellement conduire à un traitement inapproprié.
Améliorer le diagnostic
Évaluation des connaissances spécifiques à une condition chez les patients atteints de troubles neuro-immunes rares
En 2022, SRNA a accordé une subvention de recherche du Fonds Eclipse à l'ancien boursier SRNA James T. Lubin, le Dr Kyle Blackburn, professeur adjoint au département de neurologie du centre médical UT Southwestern pour « l'évaluation des connaissances spécifiques à une condition chez les patients atteints de troubles neuro-immunes rares (RND). ).” Cette étude comporte deux phases. Dans la première phase, une mesure des connaissances spécifiques à une condition du RND (avec des questions sur les RND en général ainsi qu'un sous-ensemble de questions pour chaque trouble) a été développée par des cliniciens multidisciplinaires et des membres de l'équipe de la Siegel Rare Neuroimmune Association (SRNA). ). Cette mesure contient des questions pour évaluer les connaissances des participants sur le diagnostic des symptômes et du pronostic du RND. La mesure a été testée sur le terrain auprès d'un petit échantillon de patients du centre médical UT Southwestern. Sur la base des commentaires, l'instrument a été révisé.
Au cours d'une deuxième phase à venir, le nouvel instrument sera évalué chez des patients atteints de RND (n = 100 estimé). Le critère d'évaluation principal de l'étude est de déterminer les connaissances spécifiques à la condition chez les personnes atteintes de RND. Les données collectées dans cette étude seront utilisées pour identifier les lacunes dans les connaissances de cette population, ce qui éclairera les futurs efforts éducatifs.
Immunodéficience variable commune et syndrome de Sjögren
L'ancien James T Lubin Fellow et professeur adjoint de neurologie à l'Université de l'Utah, le Dr Jonathan Galli, a publié deux articles dans des revues de neurologie en 2023 avec son mentor, le Dr Stacey Clardy. Tu peux trouver « Manifestations neurologiques de l'immunodéficience variable commune : impact sur la qualité de vie » en neurologie : neuroimmunologie et neuroinflammation, et « Implication neurologique dans le syndrome de Sjögren primaire séronégatif avec biopsie mineure positive des glandes salivaires : une expérience monocentrique » dans Frontiers in Neurology.
Examen des dossiers cliniques du NMOSD
En 2023, le directeur de la recherche et des programmes du SRNA, GG deFiebre, était co-auteur de deux articles publiés dans la revue Neurology and Therapy.
Le premier papier, « Comprendre les décisions de traitement dans le trouble du spectre de la neuromyélite optique : un examen des dossiers cliniques mondiaux avec des entretiens avec des patients », a recherché des informations sur les pratiques de traitement des troubles du spectre de la neuromyélite optique (NMOSD) dans le monde entier. Des neurologues des États-Unis, d'Allemagne, d'Italie, du Brésil, de Corée du Sud et de Chine ont répondu à une enquête en ligne et soumis des dossiers cliniques sur les adultes séropositifs à l'aquaporine-4 (AQP4) immunoglobuline G (IgG) atteinte de NMOSD, qui comprenaient les données démographiques des patients, le diagnostic et la maintenance. antécédents de traitement, occurrence de rechute et gravité. Les patients recevant un traitement d'entretien NMOSD ont été interrogés sur leur diagnostic, leur traitement, leurs perceptions de la gravité des rechutes ou de la stabilité de la maladie, ainsi que des changements de traitement. Au total, 389 neurologues ont soumis des dossiers cliniques pour 1185 4 patients atteints de NMOSD séropositive à l'AQP33-IgG et 25 patients atteints de NMOSD ont été interrogés. Environ 228 % (910/24) des patients issus de l'examen des dossiers cliniques (CRR) ont été initialement mal diagnostiqués et 8 % (33/3.3) des patients interrogés ont signalé un diagnostic erroné. Les erreurs de diagnostic étaient associées à un retard de traitement et à davantage de rechutes par rapport à ceux ayant reçu le bon diagnostic initial (moyenne 2.8 contre 2). Le traitement d'entretien n'a pas été initié dans les 47 mois pour 221 % (472/24) des patients du CRR et 8 % (33/76) des patients interrogés. Les corticostéroïdes oraux/traitements immunosuppresseurs étaient généralement le premier traitement d'entretien instauré, sauf aux États-Unis, où les anticorps monoclonaux étaient également susceptibles d'être prescrits. La gravité des rechutes a influencé la décision d'initier/de modifier le traitement et d'utiliser des anticorps monoclonaux. Parmi les patients interrogés, 25 % (33/XNUMX) ne se souvenaient pas d'avoir eu le choix du traitement et beaucoup ne connaissaient pas la justification du choix du traitement.
Le deuxième papier, « Caractérisation de la gravité et de la stabilité de la maladie dans les NMOSD : examen des dossiers cliniques mondiaux avec entretiens avec les patients », ont recherché des informations sur la classification et les facteurs associés à la gravité des rechutes et à la stabilité de la maladie dans la pratique clinique des NMOSD dans le monde entier. Les mêmes données que celles de l’étude précédente ont montré qu’il n’existait pas de consensus clair sur la façon dont la gravité des rechutes était définie dans la pratique clinique, avec des variations géographiques dans la classification des rechutes. Les neurologues avaient tendance à s'appuyer sur des évaluations cliniques pour déterminer la gravité, considérant chaque rechute de manière isolée. En revanche, les patients avaient une vision plus subjective basée sur les changements dans leur vie quotidienne et sur des comparaisons avec des rechutes antérieures. De même, il y avait une divergence dans la définition de la stabilité de la maladie dans la mesure où l’absence totale de rechutes était plus importante pour les patients que pour les neurologues.
Ces études ont été parrainées par F. Hoffmann-La Roche.
Fonction de restauration
L'étude visant à étudier la sécurité de la transplantation de cellules progénitrices gliales humaines restreintes chez des sujets atteints de myélite transversale au centre médical UTSW de Dallas est la première à explorer l'utilisation de cellules souches pour réparer les lésions de la moelle épinière dans la myélite transverse. Ces cellules souches sont capables de se développer en cellules produisant de la myéline lorsqu'elles sont placées dans des tissus humains. Des études de recherche ont montré qu’après avoir été transplantées dans la moelle épinière d’individus atteints de myélite transverse, ces cellules produisaient de la myéline. Des études précliniques chez l'animal ont démontré la sécurité et l'efficacité des cellules souches. La FDA a approuvé le dispositif chirurgical utilisé pour implanter ces cellules souches dans la moelle épinière. Suite à un retard causé par la pandémie de COVID-19, la première personne a été inscrite en décembre 2022 et la seconde en septembre 2023.
« Là où nous en sommes aujourd’hui, cela a littéralement pris 20 ans. Ainsi, les étapes pour parvenir à un essai clinique peuvent être compliquées, et pour les thérapies cellulaires, elles sont particulièrement compliquées. – Dr Benjamin Greenberg, vice-président de la recherche clinique et translationnelle, Département de neurologie, Université du Texas Southwestern.
Si l'essai démontre que la procédure est sûre et efficace, les enquêteurs demanderont l'approbation pour recruter davantage de personnes atteintes de MT. Le plan est d'inscrire jusqu'à neuf patients dans cette étude. Les candidats à l'essai subissent un examen approfondi de leurs dossiers médicaux et de leur imagerie avant de se rendre à l'UT Southwestern pour des rendez-vous de sélection, garantissant ainsi qu'ils répondent aux critères d'inclusion.
L'intervention chirurgicale consiste à implanter des cellules souches dans la moelle épinière, suivie d'un court séjour à l'hôpital. Ensuite, les patients sont suivis dans des cliniques externes pendant plusieurs mois pour garantir qu'aucune toxicité ne provient des cellules souches ou des traitements immunosuppresseurs nécessaires pour prévenir une réaction immunitaire indésirable aux cellules souches.
Actuellement, l'objectif principal de cette étude de phase 1/2a est d'évaluer la sécurité de la procédure et d'établir le dosage approprié. La phase suivante, la phase 2b, impliquera un plus grand nombre de personnes pour évaluer davantage la sécurité et l'efficacité de la procédure. La myélite transverse étant une maladie rare et grave, on espère que la FDA accordera son approbation au traitement avant de mener des essais ultérieurs. Pour plus d’informations, explorez ceci Vidéo RNDS 2023 détaillant l’étude.
*Extrait d'un blog écrit par Hannah Kelly, bénévole de la Siegel Rare Neuroimmune Association.
Subvention de progrès pour NMOSD
La Dre Sammita Satyanarayan a poursuivi ses travaux sur le financement de recherche qu'elle a reçu dans le cadre de la subvention Progress pour le NMOSD. La subvention Progress finance la recherche visant à améliorer la compréhension du trouble du spectre de la neuromyélite optique (NMOSD), spécifiquement axée sur les populations asiatiques et afro-américaines.
Le Dr Sammita Satyanarayan mène des recherches sur « l'évaluation de l'impact des disparités sociales de santé sur le handicap et l'accès aux soins chez les patients atteints de NMOSD ». Elle est boursière en neuroimmunologie au Mt. Sinai Hospital de New York, NY. Son étude vise à évaluer comment les facteurs de la vie des gens, appelés déterminants sociaux de la santé, ont un impact sur leur accès aux soins, leur handicap et le processus pathologique chez les personnes atteintes de NMOSD.
Certains des déterminants sociaux de la santé qu'étudie le Dr Satyanarayan comprennent l'accès et la qualité de l'éducation, l'accès et la qualité des soins de santé, le quartier et l'environnement bâti, le contexte social et communautaire et la stabilité économique. Les différences entre ces facteurs peuvent entraîner des différences dans le processus pathologique, appelées disparités. Une meilleure compréhension de ces facteurs peut aider les professionnels de la santé à remédier aux disparités tout en prodiguant des soins aux personnes diagnostiquées avec une NMOSD.
L’accès aux soins peut être mesuré par le temps écoulé entre l’apparition des symptômes et le diagnostic, le temps nécessaire pour recevoir le premier traitement de fond et le type de traitement de fond reçu. Le handicap, quant à lui, est mesuré par les résultats déclarés par les patients, tels que l'état de marche et les activités de la vie quotidienne ; statut déclaré par le médecin, tel que le statut ambulatoire ; des scores d'invalidité standardisés et validés, tels que l'échelle élargie de statut d'invalidité (EDSS) et la marche chronométrée de 25 pieds ; et examen de la vision et de l'acuité visuelle. L'étude du Dr Satyanarayan comprendra à la fois des données prospectives (données axées sur le présent et le futur) et des données rétrospectives (données axées sur le passé) et comprendra des données provenant de trois centres médicaux universitaires : l'hôpital Mt. Sinai, l'université de Californie du Sud et le Massachusetts. Hôpital général. Vous pouvez en savoir plus sur l’étude de recherche en visionner la présentation du Dr Satyanarayan au Symposium 2021 sur les maladies neuro-immunes rares (RNDS).
Nous sommes impatients d'en apprendre davantage sur l'impact des disparités en matière de santé chez les personnes atteintes de NMOSD grâce aux recherches du Dr Satyanarayan, et nous espérons que cela conduira à de meilleurs soins pour les membres de la communauté NMOSD.
Bourse SRNA James T. Lubin
En plus de certaines des recherches décrites ci-dessus, nous restons déterminés à financer des bourses pour former des cliniciens-chercheurs dans le domaine des maladies neuro-immunes rares.
En 2023, Dr Haiwen Chen a commencé sa bourse à l'Université Johns Hopkins sous le mentorat du Dr Carlos Pardo. Le Dr Chen est une neurologue pédiatrique et neuroscientifique qui a obtenu son diplôme en médecine de l'Université du Maryland. Elle a ensuite effectué une résidence en pédiatrie à l'hôpital Johns Hopkins de Baltimore, Maryland. Elle souhaite comprendre comment MOGAD affecte les neurones et les oligodendrocytes pour provoquer un dysfonctionnement neurologique. Pour ce faire, elle développe un système modèle in vitro de neurones et de cellules gliales pour analyser comment ils sont perturbés par les auto-anticorps MOGAD et la réponse inflammatoire associée, où les macrophages, les lymphocytes T, les lymphocytes B, le complément et l'activation microgliale par la libération de cytokines. ont tous été impliqués.
Comprendre ce processus peut nous aider à comprendre comment MOGAD provoque un dysfonctionnement du cerveau et de la colonne vertébrale. Nous pouvons alors concevoir intelligemment de meilleures stratégies pour traiter la maladie. Par exemple, comprendre quelle partie du système immunitaire peut être hyperactive dans MOGAD peut nous permettre de cibler et de supprimer sélectivement cette composante particulière du système immunitaire pour atténuer la maladie. En outre, l'équipe utilisera des technologies immunologiques et métagénomiques pour rechercher des infections concomitantes chez les patients atteints de MOGAD afin de déterminer si les infections peuvent déclencher des réactions immunitaires initialement destinées à combattre l'infection qui attaquent ensuite également les propres cellules de l'organisme, provoquant une maladie auto-immune, à savoir MOGAD. Ils postulent que le type de déclencheur de la maladie ainsi que les caractéristiques de l'autoanticorps chez chaque patient, comme l'endroit où il se lie et la force avec laquelle il se lie, peuvent fournir un aperçu de l'évolution clinique de la maladie. Enfin, l'équipe étudiera pourquoi les patients développent différentes gravités de maladie, différents taux de rechute et différentes réactivité aux traitements. Ils prédisent que ces caractéristiques cliniques pourraient être liées à l’ampleur du dysfonctionnement des cellules cérébrales provoqué par la maladie ainsi qu’à la manière dont la maladie est déclenchée. Une meilleure compréhension de l'origine de ces différences cliniques nous permettra de mieux conseiller les patients sur le pronostic et l'évolution de la maladie. De plus, les prédicteurs de la gravité de l'évolution clinique affecteraient probablement les choix de prise en charge en termes de traitement agressif de la maladie afin de minimiser l'incapacité neurologique tout en équilibrant les risques possibles des différents traitements.
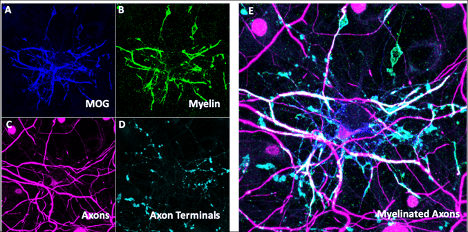
Légende de la figure : Modèle in vitro de neurones myélinisés. Immunohistochimie montrant la présence d'oligodendrocytes marqués par MOG (A) et MBP (B) et de neurones marqués par NF-H (C) et vGlut1 (D) avec image composite (E) montrant leur chevauchement qui représente des segments myélinisés des axones des neurones.
Recherche dirigée par SRNA
Registre SRNA
L'objectif de Registre SRNA qui a été lancé en 2016 a pour but de faire progresser la recherche sur les maladies neuro-immunes rares, de collaborer avec des chercheurs du monde entier et d'identifier des participants aux essais cliniques.
En décembre 2023, 711 personnes avaient participé au registre. Nous avons également récemment ajouté un volet longitudinal au registre que les participants devront remplir chaque année. Cet élément est important car le diagnostic des personnes change parfois, et nous voulons mesurer s'il y a des changements dans les médicaments d'une personne et dans sa qualité de vie.
En décembre 2023, 68 % des répondants avaient reçu un diagnostic de myélite transverse, 10 % d'un trouble du spectre de la neuromyélite optique, 4 % d'une encéphalomyélite aiguë disséminée, 4 % d'une myélite flasque aiguë et 9 % d'une maladie à anticorps MOG et 4 % d'une autre maladie ou n'ont pas encore reçu de diagnostic.
35 % ont été diagnostiqués moins d’une semaine après l’apparition des symptômes, mais pour 32 % des répondants, il a fallu plus de six semaines pour être diagnostiqué. 83 % des participants ont reçu un traitement après leur première crise aiguë. Cependant, parmi ceux qui ont reçu un premier traitement aigu, seulement 33 % des participants ont reçu un deuxième traitement différent du premier. 76 % des participants ont reçu une thérapie de réadaptation.
79 % des participants souffrent actuellement de faiblesse ou de paralysie, 78 % des participants ont un engourdissement ou une perte de sensation et 62 % des participants souffrent de spasticité ou de spasmes musculaires incontrôlés. 54 % des participants souffrent de douleurs au cou ou au dos, 76 % des participants souffrent de douleurs neuropathiques et 69 % des participants ont des symptômes vésicaux et/ou intestinaux.
Qualité de vie (QdV) et gestion des soins continus chez les personnes atteintes de troubles du spectre de la neuromyélite optique (NMOSD)
L'objectif principal de cette étude est de comprendre l'expérience et les perceptions des personnes atteintes de NMOSD ou de leurs partenaires de soins sur leur qualité de vie par rapport à leur gestion continue des soins, y compris l'accès aux soins médicaux, aux traitements et aux obstacles potentiels rencontrés au cours de leur vie par rapport à leur trouble.
Nous avons exploré les questions suivantes :
- Comment les personnes atteintes de NMOSD ou leurs partenaires de soins perçoivent-ils la qualité de vie ?
- À quoi ressemble le parcours de soins continus pour les personnes atteintes de NMOSD ?
- Comment pourrions-nous concevoir de nouveaux programmes et services qui améliorent la qualité de vie des personnes atteintes de NMOSD par rapport aux soins continus ?
À notre connaissance, il n'existe aucune étude qualitative publiée utilisant les résultats rapportés par les patients (PRO) via un processus de conception centré sur l'humain pour identifier les perceptions de la qualité de vie chez les personnes atteintes de maladies neuro-immunes rares par rapport à leurs soins continus. Les principes fondamentaux de la conception centrée sur l’humain comprennent les étapes séquentielles suivantes : faire preuve d’empathie avec toutes les parties prenantes ; définir le problème; imaginer de manière ouverte d’esprit ; solutions prototypes ; et tester. Notre application de la conception centrée sur l'humain est basée sur le cadre de la Grounded Theory, dans lequel des thèmes sont identifiés au cours d'une série d'entretiens, d'activités pratiques (par exemple, une étude de journal), une séance d'idéation et une séance d'examen de prototypes. Une séance d'idéation est un processus par lequel des idées sont générées au cours d'une séance de groupe qui comprend des activités visuelles avec d'autres personnes diagnostiquées avec NMOSD. Comprendre les déclencheurs et les perceptions de la qualité de vie est important pour notre travail en tant qu'organisation afin de répondre au mieux aux besoins de notre communauté de patients et de co-développer des solutions pour améliorer la gestion continue des soins.
Au total, 58 personnes ont rempli le questionnaire de sélection et 12 d'entre elles ont été interrogées par le personnel de l'étude. Nous avons ensuite organisé un total de 4 séances d'idéation, trois avec des personnes atteintes de NMOSD (n = 11) et une avec des professionnels de la santé qui voient des patients atteints de NMOSD (n = 3). Sur la base des discussions lors de la séance d’idéation, l’équipe d’étude a créé un « parcours du patient ». Nous avons partagé ce parcours de patient lors de séances de prototypage avec 11 personnes atteintes de NMOSD et publierons les résultats