Actualizaciones de la investigación 2022-2023
La investigación para mejorar la calidad de vida de nuestra comunidad sigue siendo un compromiso para nosotros como organización. Hacemos este trabajo a través de El Fondo Pauline H. Siegel Eclipse para la Investigación y el Programa de becas para científicos y médicos James T. Lubin.
Nos complace compartir con usted algunos de los avances de la investigación.
Comprender la causalidad
Genética y biomarcadores
En 2022, la Dra. Monique Anderson recibió una beca de investigación para continuar la investigación con el Dr. Michael Levy centrada en la genética y el diagnóstico de la mielitis transversa. En su trabajo anterior, el Dr. Levy descubrió una mutación (o cambio) en el gen VPS37A en ocho pacientes con mielitis transversa. VPS37A produce una proteína que es importante para reciclar y eliminar proteínas de las células. Algunas de estas proteínas se colocan en el espacio exterior de las células en sacos, algunos de los cuales se denominan exosomas. El Dr. Levy y el Dr. Anderson aún no están seguros de cómo los cambios en este proceso están involucrados en la mielitis transversa. Los cambios en este gen pueden hacer que las proteínas se saquen de la célula cuando no deberían hacerlo. Luego, el sistema inmunológico podría reaccionar a esta alteración de una manera que cause inflamación de la médula espinal. Curiosamente, esta mutación solo parece aumentar el riesgo de que alguien padezca mielitis transversa monofásica, lo que significa que estos pacientes solo tienen un ataque.
El estudio del Dr. Anderson investiga si se encuentran nuevos marcadores dentro de los exosomas en la sangre de pacientes con mielitis transversa. Estos marcadores podrían usarse potencialmente en el diagnóstico de mielitis transversa. Los investigadores también esperan comprender mejor las vías de señalización entre las células que desencadenan una respuesta inmune contra la médula espinal. El estudio incluye tanto a pacientes con mielitis transversa idiopática (lo que significa que aún no se ha encontrado la causa) como a pacientes con esclerosis múltiple (EM), enfermedad por anticuerpos contra la glicoproteína oligodendrocítica de mielina (MOGAD) y trastorno del espectro de la neuromielitis óptica (NMOSD). El Dr. Anderson espera determinar si existen mecanismos compartidos entre estas enfermedades y si existen proteínas similares dentro de los exosomas a las que responde el sistema inmunológico.
En una Podcast “Pregúntale al experto” En el episodio con SRNA, el Dr. Anderson explica que, “si se producen mutaciones similares en las diferentes poblaciones de pacientes, eso podría darnos una pista de algo que está… ocurriendo en estas enfermedades similares. Entonces, nos da una idea de: ¿hay pruebas genéticas adicionales que deberíamos realizar a los pacientes? Y dos, ¿es este un objetivo terapéutico potencial para estos pacientes? La Dra. Anderson también destaca que la vía de señalización que se está estudiando es relevante para otras enfermedades neurológicas y que espera que el estudio oriente futuras terapias para la mielitis transversa. En sus palabras, “…esa misma… vía ha sido implicada en varios otros trastornos neurológicos, especialmente en el ámbito de la reparación y la recuperación. Por lo tanto, no está claro si este también será el caso de la mielitis transversa, pero es algo que esperamos responder también”.
En 2023, los Dres. Anderson y Michael Levy recibieron una subvención NIH R01 de 1.25 millones de dólares para profundizar en esta mutación genética e identificar potencialmente nuevos objetivos para la terapia. Comprender mejor cómo se producen enfermedades como la mielitis transversa mejorará nuestra capacidad para diagnosticarlas, tratarlas y quizás prevenirlas.
*Extraído de un blog escrito por Hannah Kelly, voluntaria de la Siegel Rare Neuroimmune Association.
Causas de la mielopatía
En 2022, la Dra. Olwen Murphy, ex becaria de SRNA James T. Lubin, publicó un artículo en el Journal of Neuroological Sciences, “Identificación de causas específicas de mielopatía en una gran cohorte de pacientes inicialmente diagnosticados con mielitis transversa” con su mentor, el Dr. Carlos Pardo. . Esta investigación identifica el diagnóstico etiológico en personas que presentan mielopatía en el Centro de Mielitis y Mielopatía Johns Hopkins entre 2006 y 2021 para la evaluación de "mielitis transversa". El diagnóstico final se determinó luego de una evaluación integral de cada paciente y fue revisado y validado. De 1193 pacientes incluidos, se determinó que 772 (65%) tenían una mielopatía inflamatoria y 421 (35%) tenían una mielopatía no inflamatoria. La esclerosis múltiple/síndrome clínicamente aislado (n = 221, 29%) y la mielitis idiopática (n = 149, 19%) fueron los diagnósticos inflamatorios más frecuentes. El infarto de médula espinal (n = 197, 47%) y las causas estructurales de mielopatía (n = 108, 26%) fueron los diagnósticos no inflamatorios más frecuentes. En comparación con las personas con mielopatías inflamatorias, aquellos con mielopatías no inflamatorias tenían más probabilidades de ser mayores, hombres y experimentar una evolución crónica de los síntomas. El inicio hiperagudo (menos de seis horas desde el inicio de los síntomas hasta los peores síntomas neurológicos) fue más frecuente en aquellos con infarto de médula espinal (74%). Por el contrario, la evolución crónica de los síntomas fue más frecuente en individuos con causas estructurales de mielopatía (81%), fístula arteriovenosa o malformación arteriovenosa (81%), mielopatía asociada con trastornos reumatológicos (71%) y mielopatía asociada a sarcoidosis (61%). . Descubrieron que la mayoría de los diagnosticados inicialmente con “mielitis transversa” finalmente tenían una causa inflamatoria más específica o incluso no inflamatoria. Esto podría conducir potencialmente a un tratamiento inadecuado.
Mejorando el diagnóstico
Evaluación del conocimiento sobre enfermedades específicas en pacientes con trastornos neuroinmunes raros
En 2022, SRNA otorgó una subvención de investigación del Fondo Eclipse al ex becario de SRNA James T. Lubin, el Dr. Kyle Blackburn, profesor asistente en el Departamento de Neurología del UT Southwestern Medical Center para “Evaluar el conocimiento sobre afecciones específicas en pacientes con trastornos neuroinmunes raros (RND). ).” Este estudio consta de dos fases. En la primera fase, médicos multidisciplinarios y miembros del equipo de la Siegel Rare Neuroimmune Association (SRNA) desarrollaron una medida del conocimiento específico de la enfermedad sobre las RND (con preguntas sobre las RND en general, así como un subconjunto de preguntas para cada trastorno). ). Esta medida contiene preguntas para evaluar el conocimiento de los participantes sobre el diagnóstico de los síntomas y el pronóstico de RND. La medida fue probada en el campo en una pequeña muestra de pacientes en UT Southwestern Medical Center. Con base en la retroalimentación, se revisó el instrumento.
Durante una próxima segunda fase, el nuevo instrumento se evaluará en pacientes con RND (n estimado = 100). El criterio de valoración principal del estudio es determinar el conocimiento específico de la condición en personas con RND. Los datos recopilados en este estudio se utilizarán para identificar lagunas de conocimiento en esta población, lo que informará esfuerzos educativos futuros.
Inmunodeficiencia variable común y síndrome de Sjogren
El Dr. Jonathan Galli, ex becario James T Lubin y profesor asistente de neurología en la Universidad de Utah, publicó dos artículos en revistas de neurología en 2023 con su mentora, la Dra. Stacey Clardy. Puedes encontrar “Manifestaciones neurológicas de la inmunodeficiencia variable común: impacto en la calidad de vida” en Neurología: Neuroinmunología y Neuroinflamación, y "Afectación neurológica en el síndrome de Sjögren primario seronegativo con biopsia de glándula salival menor positiva: una experiencia de un solo centro" en Frontiers in Neurology.
Revisión de registros clínicos de NMOSD
En 2023, el Director de Investigación y Programas de SRNA, GG deFiebre, fue coautor de dos artículos publicados en la Revista Neurology and Therapy.
El primer papel, “Comprensión de las decisiones de tratamiento en el trastorno del espectro de la neuromielitis óptica: una revisión de registros clínicos globales con entrevistas a pacientes” buscó información sobre las prácticas de tratamiento del trastorno del espectro de la neuromielitis óptica (NMOSD) en todo el mundo. Neurólogos de EE. UU., Alemania, Italia, Brasil, Corea del Sur y China completaron una encuesta en línea y enviaron registros clínicos de adultos seropositivos con inmunoglobulina G (IgG) para acuaporina-4 (AQP4) con TENMO, que incluían datos demográficos, diagnóstico y mantenimiento de los pacientes. historial de tratamiento, aparición de recaídas y gravedad. Se entrevistó a los pacientes que recibían terapia de mantenimiento de NMOSD sobre su diagnóstico, tratamiento, percepciones sobre la gravedad de la recaída o la estabilidad de la enfermedad y los cambios de tratamiento. Un total de 389 neurólogos presentaron registros clínicos de 1185 pacientes con TENMO seropositivo para AQP4-IgG y se entrevistó a 33 pacientes con TENMO. Aproximadamente el 25% (228/910) de los pacientes de la revisión de historias clínicas (CRR) fueron inicialmente diagnosticados erróneamente y el 24% (8/33) de los pacientes entrevistados informaron un diagnóstico erróneo. El diagnóstico erróneo se asoció con retraso en el tratamiento y más recaídas en comparación con aquellos que recibieron el diagnóstico inicial correcto (media 3.3 frente a 2.8). La terapia de mantenimiento no se inició dentro de los 2 meses para el 47% (221/472) de los pacientes del CRR y el 24% (8/33) de los pacientes entrevistados. Los corticosteroides orales/terapias inmunosupresoras fueron típicamente el primer tratamiento de mantenimiento iniciado, excepto en los EE. UU., donde era igualmente probable que se prescribieran anticuerpos monoclonales. La gravedad de la recaída influyó en la decisión de iniciar/cambiar la terapia y utilizar anticuerpos monoclonales. De los pacientes entrevistados, el 76% (25/33) no recordaba haber tenido opción de tratamiento y muchos no conocían el motivo de la elección del tratamiento.
El segundo papel, "Caracterización de la gravedad y la estabilidad de la enfermedad en NMOSD: una revisión de registros clínicos globales con entrevistas a pacientes" buscó información sobre la clasificación y los factores asociados con la gravedad de las recaídas y la estabilidad de la enfermedad en la práctica clínica de NMOSD en todo el mundo. Los mismos datos que el estudio anterior mostraron que no había un consenso claro sobre cómo se definía la gravedad de las recaídas en la práctica clínica, con variaciones geográficas en la clasificación de las recaídas. Los neurólogos tendían a confiar en evaluaciones clínicas para determinar la gravedad, viendo cada recaída de forma aislada. Por el contrario, los pacientes tenían una visión más subjetiva basada en los cambios en su vida diaria y en comparaciones con recaídas anteriores. De manera similar, hubo una desconexión en la definición de estabilidad de la enfermedad en el sentido de que la ausencia total de recaídas era más importante para los pacientes que para los neurólogos.
Estos estudios fueron patrocinados por F. Hoffmann-La Roche.
Función de restauración
El estudio para investigar la seguridad del trasplante de células progenitoras restringidas en la glial humana en sujetos con mielitis transversa en el Centro Médico UTSW en Dallas es el primero en explorar el uso de células madre para reparar el daño de la médula espinal en la mielitis transversa. Estas células madre son capaces de convertirse en células que producen mielina cuando se colocan en tejido humano. En estudios de investigación, se ha demostrado que después de ser trasplantadas a la médula espinal de personas con mielitis transversa, estas células producirán mielina. Los estudios preclínicos en animales han demostrado la seguridad y eficacia de las células madre. La FDA aprobó el dispositivo quirúrgico utilizado para implantar estas células madre en la médula espinal. Tras un retraso provocado por la pandemia de COVID-19, el primer individuo se inscribió en diciembre de 2022 y el segundo en septiembre de 2023.
“Han tardado literalmente 20 años en llegar a donde estamos hoy. Por eso, los pasos para llegar a un ensayo clínico pueden ser complicados, y para las terapias basadas en células, son particularmente complicados”. – Dr. Benjamin Greenberg, Vicepresidente de Investigación Clínica y Traslacional, Departamento de Neurología, Universidad de Texas Southwestern.
Si el ensayo demuestra que el procedimiento es seguro y eficaz, los investigadores buscarán aprobación para inscribir a más personas con MT. El plan es inscribir hasta nueve pacientes en este estudio. Los candidatos para el ensayo se someten a una revisión exhaustiva de sus registros médicos e imágenes antes de visitar UT Southwestern para citas de detección, asegurándose de que cumplan con los criterios de inclusión.
La cirugía implica la implantación de células madre en la médula espinal, seguida de una breve estancia hospitalaria. Posteriormente, los pacientes son monitoreados en clínicas ambulatorias durante un período de varios meses para garantizar que no se produzca toxicidad por las células madre o por las terapias inmunosupresoras necesarias para prevenir una reacción inmune adversa a las células madre.
Actualmente, el objetivo principal de este estudio de Fase 1/2a es evaluar la seguridad del procedimiento y establecer la dosis adecuada. La siguiente fase, la Fase 2b, involucrará a un mayor número de personas para evaluar más a fondo la seguridad y eficacia del procedimiento. Dado que la mielitis transversa es una afección poco común y grave, se espera que la FDA apruebe la terapia antes de realizar ensayos en etapas posteriores. Para obtener información adicional, explore esto Vídeo del RNDS 2023 que detalla el estudio.
*Extraído de un blog escrito por Hannah Kelly, voluntaria de la Siegel Rare Neuroimmune Association.
Subvención de progreso para NMOSD
La Dra. Sammita Satyanarayan continuó trabajando en la financiación de investigación que recibió como parte de la Subvención Progress para NMOSD. La Subvención Progress financia investigaciones destinadas a mejorar la comprensión del trastorno del espectro de la neuromielitis óptica (NMOSD), centrada específicamente en poblaciones asiáticas y afroamericanas.
La Dra. Sammita Satyanarayan está realizando una investigación sobre "Evaluación del impacto de las disparidades sociales de salud en la discapacidad y el acceso a la atención en pacientes con NMOSD". Es becaria de neuroinmunología en el Hospital Mt. Sinai de la ciudad de Nueva York, NY. Su estudio se centra en evaluar cómo los factores de la vida de las personas, llamados determinantes sociales de la salud, impactan su acceso a la atención, la discapacidad y el proceso de enfermedad en personas con NMOSD.
Algunos de los determinantes sociales de la salud que el Dr. Satyanarayan está estudiando incluyen el acceso y la calidad de la educación, el acceso y la calidad de la atención médica, el vecindario y el entorno construido, el contexto social y comunitario y la estabilidad económica. Las diferencias en estos factores pueden dar lugar a diferencias en el proceso de la enfermedad, que se denominan disparidades. Una mejor comprensión de estos factores puede ayudar a los profesionales médicos a abordar las disparidades mientras brindan atención a las personas diagnosticadas con NMOSD.
El acceso a la atención se puede medir por el tiempo transcurrido entre la aparición de los síntomas y el diagnóstico, el tiempo que lleva recibir el primer tratamiento modificador de la enfermedad y el tipo de terapia modificadora de la enfermedad recibida. La discapacidad, por otro lado, se mide según los resultados informados por los pacientes, como el estado de deambulación y las actividades de la vida diaria; estado informado por el médico, como estado de deambulación; puntuaciones de discapacidad estandarizadas y validadas, como la Escala ampliada del estado de discapacidad (EDSS) y la caminata cronometrada de 25 pies; y examen de la visión y agudeza visual. El estudio del Dr. Satyanarayan incluirá datos prospectivos (datos centrados en el presente y el futuro) y datos retrospectivos (datos centrados en el pasado) e incluirá datos de tres centros médicos académicos: el Hospital Mt. Sinai, la Universidad del Sur de California y Massachusetts. Hospital General. Puede obtener más información sobre el estudio de investigación visitando viendo la presentación del Dr. Satyanarayan en el Simposio de Trastornos Neuroinmunes Raros (RNDS) de 2021.
Esperamos aprender más sobre el impacto de las disparidades de salud en las personas con NMOSD a partir de la investigación del Dr. Satyanarayan, y tenemos la esperanza de que conduzca a una mejor atención para aquellos en la comunidad de NMOSD.
Beca SRNA James T. Lubin
Además de algunas de las investigaciones descritas anteriormente, seguimos comprometidos a financiar becas para capacitar a científicos clínicos en trastornos neuroinmunes raros.
En 2023, Dr. Haiwen Chen Comenzó su beca en la Universidad Johns Hopkins bajo la tutoría del Dr. Carlos Pardo. La Dra. Chen es neuróloga y neurocientífica pediátrica que recibió su título de médico en la Universidad de Maryland. Luego completó una residencia en pediatría en el Hospital Johns Hopkins en Baltimore, Maryland. Está interesada en comprender cómo MOGAD afecta a las neuronas y los oligodendrocitos para causar disfunción neurológica. Para ello, está desarrollando un sistema modelo in vitro de neuronas y glía para analizar cómo son alterados por los autoanticuerpos MOGAD y la respuesta inflamatoria asociada, donde los macrófagos, las células T, las células B, el complemento y la activación microglial a través de la liberación de citoquinas todos han estado implicados.
Comprender este proceso puede ayudarnos a comprender cómo MOGAD causa disfunción cerebral y de la columna. Entonces podremos diseñar de manera inteligente mejores estrategias para tratar la enfermedad. Por ejemplo, comprender qué parte del sistema inmunológico puede estar hiperactiva en MOGAD puede permitirnos atacar y suprimir selectivamente ese componente particular del sistema inmunológico para mitigar la enfermedad. Además, el equipo utilizará tecnologías inmunológicas y metagenómicas para buscar infecciones concurrentes en pacientes con MOGAD para investigar si las infecciones pueden provocar reacciones inmunes inicialmente destinadas a combatir la infección que luego también ataca las propias células del cuerpo, causando enfermedades autoinmunes, es decir, MOGAD. Postulan que el tipo de desencadenante de la enfermedad junto con las características del autoanticuerpo en pacientes individuales, como dónde se une y con qué fuerza se une, pueden proporcionar información sobre el curso clínico de la enfermedad. Finalmente, el equipo investigará por qué los pacientes desarrollan diferente gravedad de la enfermedad, diferentes tasas de recaída y diferente capacidad de respuesta a los tratamientos. Predicen que estas características clínicas pueden estar relacionadas con el grado de disfunción de las células cerebrales causada por la enfermedad, así como con la forma en que se desencadena la enfermedad. Una mejor comprensión de cómo surgen estas diferencias clínicas nos permitirá asesorar mejor a los pacientes sobre el pronóstico y el curso de la enfermedad. Además, los predictores de la gravedad del curso clínico probablemente afectarían las opciones de manejo en términos de cuán agresivamente se debe tratar la enfermedad para minimizar la discapacidad neurológica y al mismo tiempo equilibrar los posibles riesgos de los diferentes cursos de tratamiento.
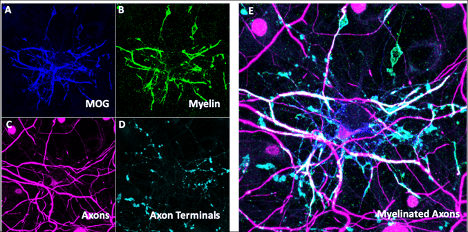
Leyenda de la figura: Modelo in vitro de neuronas mielinizadas. Inmunohistoquímica que muestra la presencia de oligodendrocitos marcados por MOG (A) y MBP (B) y neuronas marcadas con NF-H (C) y vGlut1 (D) con una imagen compuesta (E) que muestra su superposición que representa segmentos mielinizados de los axones de las neuronas.
Investigación dirigida por SRNA
Registro SRNA
El objetivo de Registro SRNA que se inició en 2016 tiene como objetivo ayudar a avanzar en la investigación sobre trastornos neuroinmunes raros, colaborar con investigadores de todo el mundo e identificar participantes para ensayos clínicos.
A diciembre de 2023 han participado en el registro 711 personas. También agregamos recientemente un componente longitudinal al registro que los participantes deberán completar anualmente. Este componente es importante porque el diagnóstico de las personas a veces cambia y queremos medir si hay algún cambio en los medicamentos de alguien y su calidad de vida.
En diciembre de 2023, el 68 % de los encuestados fueron diagnosticados con mielitis transversa, el 10 % con trastorno del espectro de neuromielitis óptica, el 4 % con encefalomielitis aguda diseminada, el 4 % con mielitis fláccida aguda y el 9 % con enfermedad por anticuerpos MOG, y el 4 % con otra enfermedad o aún no hemos recibido un diagnóstico.
El 35% fue diagnosticado menos de una semana después de la aparición de los síntomas, pero el 32% de los encuestados tardó más de seis semanas en ser diagnosticado. El 83% de los participantes recibió tratamiento después de su primer ataque agudo. Sin embargo, de aquellos que recibieron un primer tratamiento agudo, sólo el 33% de los participantes recibió un segundo tratamiento diferente al primero. El 76% de los participantes recibió terapia de rehabilitación.
El 79% de los participantes actualmente tiene debilidad o parálisis, el 78% de los participantes tiene entumecimiento o pérdida de sensación y el 62% de los participantes tiene espasticidad o espasmos musculares incontrolados. El 54 % experimenta dolor de cuello o espalda, el 76 % de los participantes experimenta dolor neuropático y el 69 % de los participantes tiene síntomas de vejiga y/o intestinos.
Calidad de vida (CdV) y gestión de la atención continua entre personas con trastorno del espectro de neuromielitis óptica (NMOSD)
El objetivo principal de este estudio es comprender la experiencia y las percepciones de las personas con NMOSD o sus cuidadores sobre su calidad de vida en relación con la gestión continua de la atención, incluido el acceso a la atención médica, los tratamientos y las posibles barreras experimentadas durante el curso de sus vidas en relación con su trastorno.
Exploramos las siguientes preguntas:
- ¿Cómo perciben la calidad de vida las personas con TENMO o sus cuidadores?
- ¿Cómo es el proceso de atención continua para las personas con NMOSD?
- ¿Cómo podríamos diseñar nuevos programas y servicios que mejoren la calidad de vida de las personas con NMOSD en relación con la atención continua?
Hasta donde sabemos, no existen estudios cualitativos publicados que utilicen resultados informados por el paciente (PRO) a través de un proceso de diseño centrado en el ser humano para identificar las percepciones de la calidad de vida en personas con trastornos neuroinmunes raros en relación con su atención continua. Los principios básicos del diseño centrado en el ser humano incluyen los siguientes pasos secuenciales: empatizar con todas las partes interesadas; define el problema; idear con la mente abierta; soluciones prototipo; y prueba. Nuestra aplicación del diseño centrado en el ser humano se basa en el marco de la Teoría Fundamentada, en la que los temas se identifican durante una serie de entrevistas, actividades prácticas (por ejemplo, un diario de estudio), una sesión de ideación y una sesión de revisión de prototipos. Una sesión de ideación es un proceso en el que se generan ideas a través de una sesión grupal que incluye actividades visuales con otras personas diagnosticadas con NMOSD. Comprender los desencadenantes y las percepciones de la calidad de vida es importante para nuestro trabajo como organización para satisfacer mejor las necesidades de nuestra comunidad de pacientes y desarrollar conjuntamente soluciones para mejorar la gestión de la atención continua.
Un total de 58 personas completaron el cuestionario y 12 fueron entrevistadas por el personal del estudio. Luego llevamos a cabo un total de 4 sesiones de ideación, tres con personas con TENMO (n = 11) y una con profesionales médicos que atienden a pacientes con TENMO (n = 3). Sobre la base de las discusiones en la sesión de ideas, el equipo de estudio creó un "recorrido del paciente". Compartimos el recorrido de este paciente en sesiones de creación de prototipos con 11 personas con NMOSD y publicaremos los resultados.